自然気胸について
自然気胸とは
肺は、肋骨や横隔膜に囲まれた胸腔(きょうくう)というスペースの中にあります。
肺の表面(胸膜という肺を包む膜)に、何らかの原因で穴が開き、肺の中の空気がもれる病気です。
空気が漏れることによって胸腔内の圧力が変化し、肺はしぼんでしまいます。
症状:
- 胸や背中の痛み
- 息苦しさ
- ポコポコと胸の中で変な音がする
など
気胸の原因:
- 肺嚢胞/はいのうほう(ブラ、ブレブ):若年気胸の大半を占める
- COPD(たばこ肺)
- 外傷(交通事故、転倒、けんか、高所からの墜落、圧外傷など)
- 月経随伴性気胸/げっけいずいはんせいききょう(女性のみ)
- 医原性(胸腔穿刺、中心静脈穿刺、針治療など)
- 間質性肺炎
- 腫瘍(肺がん、転移性肺腫瘍など)
- 結合組織疾患(マルファン症候群、エーラス・ダンロス症候群など)
- 感染症(細菌、ウイルス、真菌、寄生虫)
- その他の珍しい病気(バード・ホック・デューベ症候群など)
- 原因不明
発症のきっかけはまだよくわかっていませんが、以下のことがいわれています。
- 強いいきみ(激しい運動、管楽器の演奏など)
- 事故、ケガなどの外傷
- 天気・気圧の変化
- 精神的なストレス
- 医療行為
- 陽圧換気(人工呼吸器、全身麻酔、睡眠時無呼吸症候群のCPAPなど)
- 特にきっかけがなく発症することもあります。
自然気胸の重症度
レントゲンでの自然気胸の程度
- 軽症: 肺の先端が鎖骨より上に出ている。
- 中等症: 軽症と重症の中間。
- 重症: 肺が半分以上しぼんでいる。完全虚脱ともいう。
- 最重症:心臓が反対側へ押されている。緊張性気胸という。
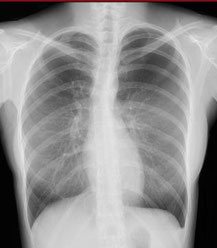
左気胸 軽症(中等症寄り)
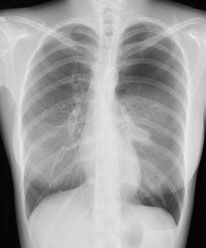
左気胸 中等症
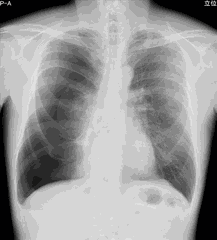
右気胸 重症
自然気胸の治療法
基本的な治療方針
- 軽症: 自宅安静
- 中等症: 安静(自宅/入院)・脱気(自宅/入院)・胸腔ドレナージ(入院)
- 重症: 胸腔ドレナージ(入院)
- 最重症:胸腔ドレナージ(入院)・手術
安静:
軽症の場合、安静にすることで治癒が期待できます。ただし、経過中に悪化することもあるためレントゲン検査のために通院が必要です。
改善傾向が見られるまでは毎日あるいは1日おき、改善傾向が見られれば間隔を空けていくことが可能です。
経過中に悪化した場合には外来処置や入院が必要になります。
脱気/だっき:
胸に針を刺し、胸腔内に漏れ出た空気を抜くことです。これにより肺の拡張を促すことが期待できます。
局所麻酔で行う処置であり、外来でも可能です。
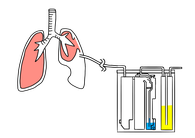
胸腔ドレナージ:
中等症から重症の場合、または安静経過観察中や脱気後に悪化を認めた場合、胸腔ドレナージが必要となります。この処置を行うためには入院が必要です。
胸の中に空気を抜くためのチューブを挿入し、空気漏れが治るまで留置します。
局所麻酔で行う処置ですが、入院が必要です。


手術:
自然気胸の場合、胸腔内への出血を伴うなどの特別な状況を除き、すぐさま緊急手術になることはほとんどありません。胸腔ドレナージでも改善しない場合など、他の治療が無効の場合に手術を検討することになります。
胸膜癒着療法:
胸腔ドレーンから特別な薬剤を胸腔内に注入し、肺の表面を胸の内側にくっつけることで空気漏れを止める方法です。胸腔ドレナージでも改善しない場合など、他の治療が無効の場合に検討する治療法です。
気管支鏡下気管支塞栓術:
気管支鏡を用いて、気胸の原因になっている部分への空気の流入を塞ぐ方法です。この治療法単独では効果が低いことが多く、胸膜癒着術や手術療法と組み合わせて行うことが多いです。手術療法や胸膜癒着術が難しい症例や、原因が特殊な場合に検討します。
自然気胸治療後の生活
気胸になっても、レントゲンで改善傾向が見られれば日常生活(簡単な家事をする、通学する、通勤する)は可能です。しかし、胸に力を加えるような「いきむ」動作はしばらく控えておく必要があります。
転んでけがをしたり、包丁で指を切ったりしたときのことを思い浮かべてください。血は翌日には止まると思いますし、痛みも数日で治まると思います。しかし、傷口にかさぶたができてしっかりと治るまでは1-2週間かかると思います。その間には、ちょっとしたこと(かさぶたをはがしたり、傷口をこすってしまったり)でまた血がでてしまったり、傷口が開いたりすることがあります。多くの人がこういった経験をお持ちだと思います。
肺の表面がやぶれた傷も同じです。一度なおったとしても、しっかりと傷が固まるまでは2週間ほどの時間が必要です。ですので、改善傾向を認めてから2-4週間は無理しないことをお勧めします。急激な気圧の変化にもご注意いただく必要があり、特に飛行機に乗る予定がある患者さんは、必ず担当医にご相談ください。
高校生の運動部に関しては、3週間目に軽いメニューから始めていただき、1か月後に完全復帰するようにご説明しています。ただし、気胸の程度や治療期間、治療内容によっても変わるので、具体的な療養計画については担当医にお尋ねください。
自然気胸の原因対処
肺嚢胞/はいのうほう(ブラ・ブレブ)
10代から25歳くらいまでの間、人の体は成長します。その成長の過程において胸腔が縦方向に引き伸ばされると、肺の先端に力が加わり胸膜(肺の表面をつつむ膜)が一部はがれてしまうことがあります。これを肺嚢胞(ブラ)といいます。ブラ、ブレブというのは病理学的特徴(顕微鏡で見たときの構造)の違いであり、臨床的には治療方針などに大きな違いはありません。
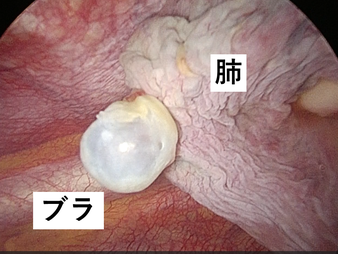
細身で長身の方は、縦方向へ延ばされる力が特に強いので、ブラができやすい体質ということができます。このため、長身で細身は「気胸体型」ともいわれており、気胸患者の典型的な外見とされています。
ブラの有無はCTで検査することができます。ブラのある患者は、気胸が治っても比較的高い再発率があり、初回→2回目が30−50%、2回目→3回目が80−90%とも言われています。そのため、同じ側で2回の気胸を起こした場合には、手術について相談させていただいています。初発でも①胸の管からの空気もれが止まらない場合、②肺の拡がりが悪い場合、③血胸を合併している場合、④緊張性気胸での発症を認める場合は、手術をお勧めすることがあります。また、左右の肺が同時に気胸になってしまった場合は呼吸ができなくなるため非常に危険であり、やはり初発でも手術をお勧めします。これら以外でも、CTでブラがはっきりわかっている場合には初発でも再発率を下げる目的で手術を行うことがあります。
手術でブラを切除することによって再発の可能性を低くすることができますが、切除した近くの部位、または別の部位に新しいブラが出来ることがあります。そのため、手術を行っても再発する可能性は10%程度あります。
このブラが原因で気胸を発症する患者さんは、若い自然気胸患者さんの大半を占めます。
COPD(たばこ肺):
たばこを吸うことによって肺の細胞が壊され、弱くなった部分がやぶれることで発症する気胸です。
たばこで壊れる部位は1か所にとどまらないため、気胸の原因となっている空気漏れの部位が特定できないことがあります。また、喫煙量の多い人(過去の喫煙も含む)は肺の破壊が高度であり、正常な自然治癒機転がはたらきません。そのため、手術をしても再発を繰り返し、1回の入院期間も長くなり、非常に難治性の気胸となることがあります。さらに気胸から肺炎や膿胸を併発し、重篤な状態になることもあります。手術、胸膜癒着術、気管支充填術などいろいろな治療法を組み合わせながら治療をおこないます。
まずは禁煙です。禁煙ができなければどんな治療もうまくいきません。
月経随伴性気胸/げっけいずいはんせいききょう
女性に特有の気胸で、子宮内膜症の一種です。通常の子宮内膜症は、本来子宮内にある子宮内膜の細胞がお腹の中に迷い込み、生理がくるたびにその場ではじけるため腹痛や腹腔内出血を引き起こす病気です。
月経随伴性気胸とは、子宮内膜の細胞が胸の中へと迷い込み、生理がくるたびに肺の表面や横隔膜の表面ではじけるため同時に肺の表面もやぶれてしまうという病態です。
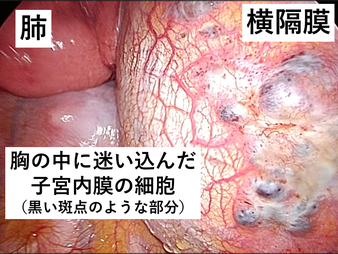
手術を行い、肺や横隔膜の表面に子宮内膜細胞が見つけることが出来れば診断が確定します。しかし子宮内膜細胞は生理とともにはじけてなくなるため、必ず見つかるとは限りません。
人間の体の構造上、右側におこることがほとんどです。生理のタイミングに一致して気胸になる、過去にも生理の時に胸が痛くなったことがあるという患者さんは、この可能性を考えます。
治療は婦人科へ通院し、ホルモン療法を行うことがあります。
外傷(交通事故、転倒、けんか、高所からの墜落、圧外傷など):
外からの圧力によって起こる気胸です。肋骨の骨折や血胸(胸腔内に血がでること)、特に交通事故などの強いエネルギーによるけがでは頭やお腹も負傷していることがあるため注意が必要です。
折れた肋骨が肺に刺さっていたり血胸を伴っていたりする場合には手術が必要になることが多いですが、まずは胸腔ドレナージを行い、全身のどこが負傷しているかを正確に把握し、治療の順番を間違えないことが重要です。
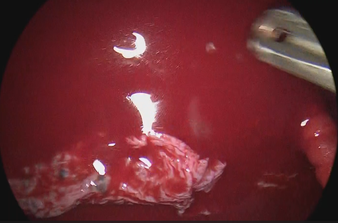
血胸(胸の中への出血)
持病をお持ちで、血液をサラサラにする薬を飲んでいる方は、けがの程度や症状が大したことなくても血胸を起こしていることがあるため、注意が必要です。血液をサラサラする薬を飲んでいる方は、必ず担当医にお伝えください。
間質性肺炎:
間質性肺炎という特殊な病気をお持ちの患者さんは、その病気の進行により気胸を起こしてしまうことがあります。
間質性肺炎はとてもやっかいな病気で、手術や胸膜癒着術などの治療により急性増悪(急激に進行すること)を起こすことがあり、ひとたび急性増悪を起こしてしまうと高い死亡率(30-50%)であるため、気胸の治療としては限定されたものしか行うことができません。
治療にてこずることがとても多く、入院治療期間も長期になることがあります。治療後も肺機能の低下により呼吸症状の悪化や在宅酸素が必要になることがあります。
医原性(胸腔穿刺、中心静脈穿刺、針治療など):
胸部を針で刺す検査や治療行為において、誤って肺に針が刺さってしまうことがあります。医療行為は鋭利で細い針を用いるため刺さった部分も治りやすく、多くの場合は安静または脱気のみで治癒が期待できますが、肺の虚脱が高度な場合には胸腔ドレナージや手術が必要になることもあります。
腫瘍(肺がんなど):
肺がんなどの腫瘍が肺の表面へと浸潤し、表面がやぶれることによって起こる気胸です。
やぶれる部位は正常な胸膜ではなくがん細胞であり、本来の自然治癒の力が働きません。そのため、非常に治療の難しい気胸になります。胸膜癒着術や気管支塞栓術、手術などいくつかの治療を組み合わせながら対応します。
気胸になると本来のがん治療ができなくなり、がんのさらなる進行を招くことがあります。
感染症(細菌・ウイルス・真菌・寄生虫)
肺への感染症で気胸が起こることがあります。一般的な肺炎でも重症化すると起こることがあります。最近では新型コロナウイルス感染症の患者で気胸が起こることが報告されています。また、近年では非常に稀ですが肺吸虫と呼ばれる寄生虫によって起こることもあります。
その他の病気に伴うもの:
マルファン症候群、エーラス・ダンロス症候群、バード・ホック・デューベ症候群、ランゲルハンス組織球症、LAM(リンパ脈管筋腫症)など、普段聞かない珍しい病気に伴って気胸が起こることがあります。気胸への対応は変わりませんが、原因となる病気は難病指定を受けているものや遺伝するものもあり、慎重な対応が必要になります。直接担当医におたずねください。
