腺癌(せんがん)
腺癌は肺や気管支の上皮細胞から発生する癌で、肺癌の中で最も多いタイプです。他のタイプと同じく喫煙は腺癌の発生だけでなく進行の原因として最も重要ですが、喫煙をしない人にも発生します。
腺癌の場合、さらに亜型と呼ばれるサブタイプがいくつかあり、一つの腫瘍の中に混在していることがほとんどです。
- 置換型(Lepidic)
- 乳頭型(Papillary)
- 腺房型(Acinar)
- 充実型(Solid)
- 微少乳頭型(Micropapillary)
置換型(Lepidic)
非浸潤部とも呼ばれます。癌は、成長するときに浸潤(正常な周囲組織を破壊すること)という特性をもっていますが、この置換型はまだ浸潤する前段階です。
したがってこの置換型は、浸潤する前段階ですので他のサブタイプよりも予後は良好で、これ単体では手術による切除後に再発することはほとんどなく、再発の可能性は同じ腫瘍内に混在する他のサブタイプによります。
乳頭型(Papillary)
癌細胞が増殖し、鳥の羽のようなふさふさした見た目の構造を作ります。腺房型(Acinar)と並んで頻度の高いサブタイプです。悪性度も他のタイプの中間位といったところで腺癌の中では一般的と言えます。
腺房型(Acinar)
癌細胞が増殖し、管(くだ)のような構造を作ります。前述の乳頭型と同様に頻度が高く、腺癌のサブタイプの中で最も高頻度に見られます。中には粘液を産生するものもあり、痰の原因になることがあります。
時折いくつもの管が癒合し、レンコンの切り口のような見た目を作ることがあります。この構造が見られた場合には予後不良(再発・転移をしやすい)のサインであるとされており、篩状型(Cribriform)と呼ばれます。*篩(ふるい)の網目に似ていることから由来します。
充実型(Solid)
癌細胞があまり特徴的な見た目の構造なく増殖するパターンです。シート状と言われることもあります。このサブタイプは決して珍しくありませんが、他のサブタイプに比べて予後不良(再発・転移をしやすい)ことが知られています。
微小乳頭型(Micropapillary)
数個から数十個の少数の癌細胞が小さな塊(クラスター)を作ります。この小さなクラスターは、本来空気の入るべき肺内のスペースや血管内、リンパ管内、肺そのものの組織内へと容易に入り込むことができ、かなり高確率に転移を起こします。
そのため、同じ腫瘍の中に混じっているだけで予後不良(再発や転移の可能性が高くなる)として知られています。
特殊型:浸潤性粘液産生腺癌(Invasive muchinous adenocarcinoma)
気道内の分泌物(たん)を作る細胞に由来した特殊な腺癌です。基本的には他のタイプと同じく無症状ですが、大量の粘液によって咳やたんが増え、かぜのような症状がでることもあります。また、CTでも肺炎のように見えることがあるため、肺炎と診断され発見が遅れることもあります。
このタイプの最大の特徴は、腫瘍が作り出す粘液の中に癌細胞が溶け出し、気管支を伝って肺内に転移を起こすことです。90%近い症例でK-rasという名前の遺伝子に変異があり、他の腺癌とは性質が異なるため抗癌剤の効き目も弱く、肺内に転移をしていても手術で切除することがあります。手術が複数回に及ぶことも珍しくありません。

置換型
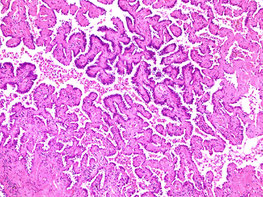
乳頭型
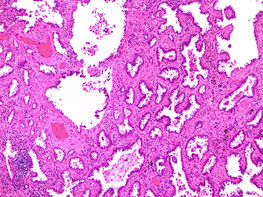
腺房型
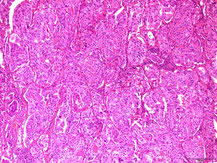
充実型
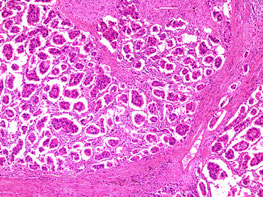
微小乳頭型
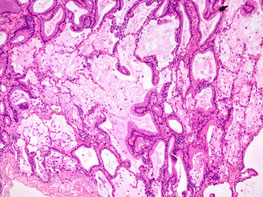
浸潤性粘液産生腺癌
病理学的 早期腺癌
腺癌の中には、特定の遺伝子へ傷がつくことによって正常な肺の細胞が段階を経て癌へと進行していくものがあります。最近はCTの普及によって進行途中の早期肺癌が見つかる機会が増えてきました。
- 異形腺腫様過形成(Atypical adenomatous hyperplasia: AAH)
- 上皮内癌(Adenocarcinoma in situ: AIS)
- 微少浸潤腺癌(Minimally invasive adenocarcinoma: MIA)
前浸潤病変:異形腺腫様過形成(Atypical adenomatous hyperplasia: AAH)
正常な肺の細胞において、特定の遺伝子に傷がついてできた異常な細胞です。この細胞はまだ癌ではありません。しかし、年月をかけて肺癌へと進行することがあるため要注意です。
前浸潤病変:上皮内癌(Adenocarcinoma in situ: AIS)
正常な肺の細胞が癌細胞に入れ替わり始めている状態で、まだ浸潤は見られていない状態です。手術で切除された場合は、再発や転移を起こすことはまずありません。過去の大規模なデータによると、5年以内に再発した人はいませんでした。
*なお「浸潤」とは、癌が正常な組織や細胞を破壊することです。
微少浸潤腺癌(Minimally invasive adenocarcinoma: MIA)
少しずつ浸潤が始まってきた状態です。顕微鏡で見たときに浸潤の範囲が5mm以下で、胸膜や血管への浸潤がない場合、微少浸潤腺癌と診断されます。
上皮内癌と同様に、手術で切除された場合は再発や転移を起こすことはほとんどありません。過去の大規模データによると、5年以内の再発率は1%未満でした。
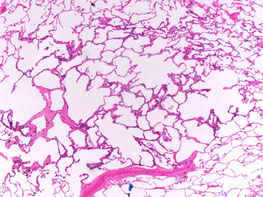
異型腺腫様過形成
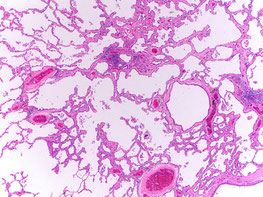
上皮内癌
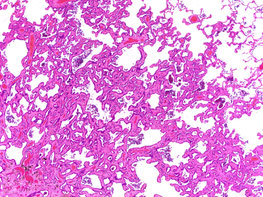
微少浸潤腺癌
